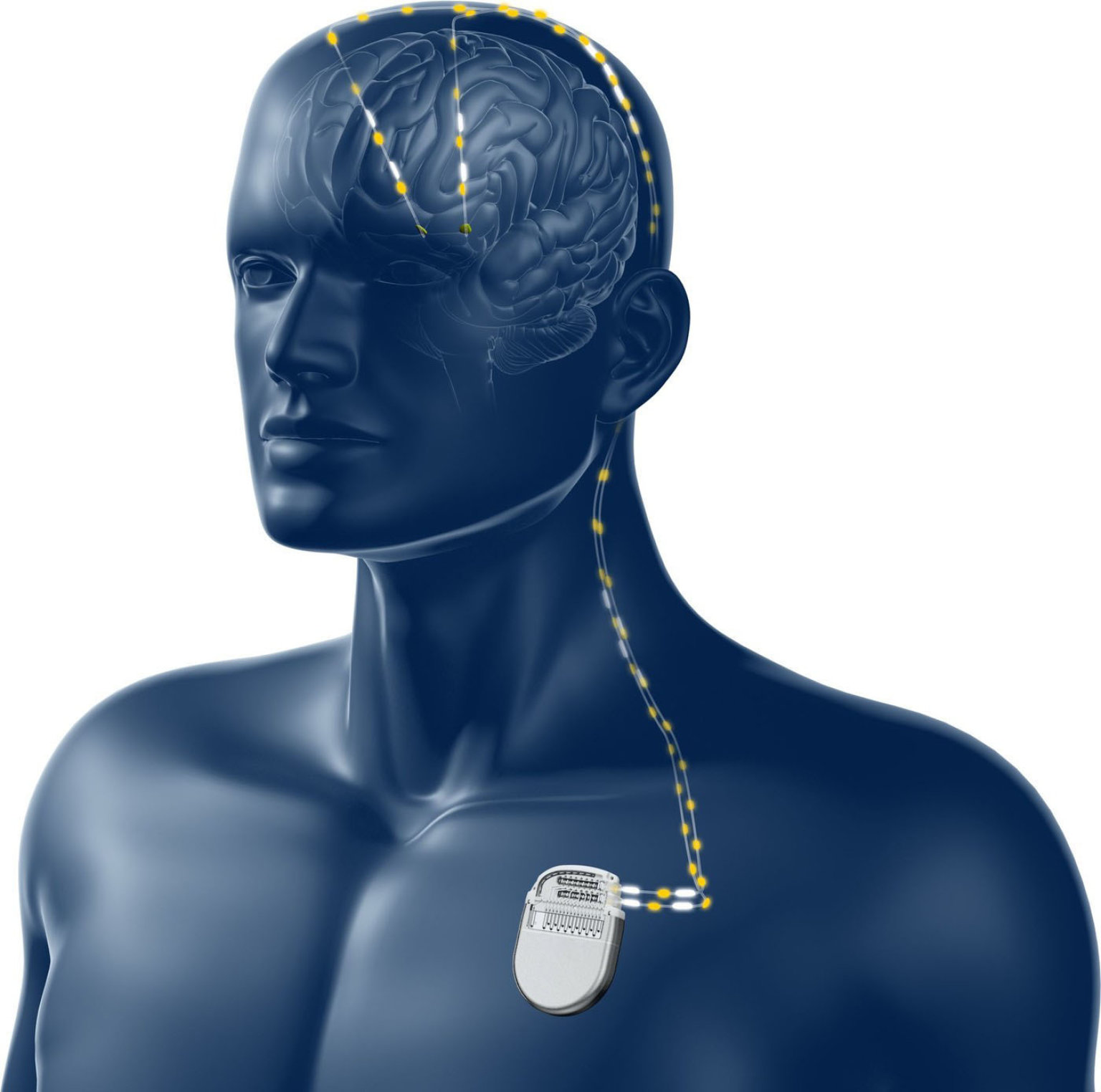
Český systém zdravotní péče se stejně jako většina zdravotnických systémů po celém světě potýká s problematikou financování. Doba dožití se neustále zvyšuje, a zároveň s tím roste i počet pacientů, kteří často trpí nějakým chronickým onemocněním – což způsobuje výrazný nárůst nákladů na zdravotní péči. Problémem českého zdravotnictví je navíc nedostatečná efektivita poskytované zdravotní péče, a to zejména v poměru k dlouhodobým nákladům na její poskytování. Namísto investic do inovativních postupů a terapií jsou v některých případech preferována konzervativní řešení. Důvodem je to, že inovativní postupy a terapie jsou mnohdy na první pohled v porovnání s klasickými zákroky dražší. Problematiku zavádění nových postupů a terapií do českého zdravotnictví popisuje Michal Vondraš, ředitel české pobočky společnosti Medtronic.
Jak je na tom české zdravotnictví v oblasti zavádění moderních medicínských technologií a inovativních postupů ve srovnání s ostatními evropskými zeměmi?
České zdravotnictví patří bezesporu mezi jedny z nejlepších zdravotních systémů ve střední Evropě, přičemž úroveň péče o pacienta v Česku představuje evropský standard. A pokud se týká zavádění inovací a nových medicínských technologií, je v principu tento systém nastaven správně. V některých oblastech, jako je například léčba diabetu a mozkové mrtvice, patříme mezi průkopníky. Podobně je na tom kardiologie a urologie. Bohužel, najdou se i oblasti, kde máme ještě velké rezervy, což potvrzují i data vycházející z porovnání dostupnosti inovativních technologií a terapií v jednotlivých evropských zemích.
Proč je tomu tak?
Myslím si, že si v mnoha případech nedokážeme určit, co je smysluplnou inovací, tedy co daná inovace přinese lékařům, pacientům, ale i systému jako celku.
Jsme to vůbec schopni posoudit?
Základem je využívat a vyhodnocovat všechna dostupná data. V případě inovativních technologií totiž nelze hodnotit jen vstupní cenu, ale je nutné se podívat i na to, kolik jsme schopni při využití této technologie ušetřit na nákladech souvisejících s hospitalizací, zdravotnickým personálem nebo rekonvalescencí. Následně je potřeba zhodnotit pozitivní vliv vyléčeného pacienta na sociální systém – namísto pobíraní dávek se vrací zpět do pracovního procesu a tvoří hodnoty. K vyhodnocení dostupných dat je možné využít například HTA analýzu, která hodnotí medicínské, ekonomické, sociální a etické dopady používání a zavádění medicínských technologií, a to jak z krátkodobého, tak i dlouhodobého hlediska.
Michal Vondraš (44)
Ve společnosti Medtronic Czechia pracuje již 16 let. V roce 2009 nastoupil na pozici manažera divize Medtronic Diabetes a v letech 2015 až 2017 zodpovídal za celou tuto divizi v rámci regionu střední a východní Evropy. Od roku 2017 působí na pozici ředitele. Oblasti medicíny se začal věnovat již v průběhu vysokoškolského studia, kdy jako student začal pracovat v biomedicínské společnosti Bristol Myers Squibb. Dalších 7 let působil ve farmaceutické společnosti Merck Sharp & Dohme.
Co je podle vás největší překážkou při zavádění moderních medicínských technologií v Česku?
Každá nová medicínská technologie či inovace musí projít v Česku republice povinným administrativním kolečkem, a to před tím, než je uvedena na trh. Současná legislativa vyžaduje schválení Ministerstvem zdravotnictví ČR, Státním ústavem pro kontrolu léčiv a také souhlasem zdravotních pojišťoven. To, co propadne tímto sítem, je následně zaznamenáno v seznamu prostředků a výkonů, které smí zdravotnická zařízení využívat, a to za předpokladu, že si to s nimi plátci zdravotní péče, tedy zdravotní pojišťovny, nasmlouvají. Tento proces má své zákonitosti, a to především s ohledem na bezpečnost pacientů, což samozřejmě v plné míře respektujeme. Bezpečnost pacientů a uživatelů našich systémů je pro nás na prvním místě. Faktem je, že v porovnání s ostatními zeměmi Evropské unie patří Česko v oblasti zavádění medicínských inovací mezi ty pomalejší.
Je pro to nějaký reálný důvod?
Největší problém je pravděpodobně ve změně právní metodiky, která upravuje průběh tohoto administrativního procesu. V posledních deseti letech se nám dařilo ve spolupráci s odbornými lékařskými společnostmi a pacientskými organizacemi absolvovat toto kolečko v rámci týdnů, nebo nižších měsíců. Po novele dané metodiky, která proběhla přibližně před půl rokem, se celý proces výrazně prodloužil. Aktuálně to jsou již vyšší řády měsíců a v některých případech to může být i více než rok. Prostor pro zlepšení a zavedení efektivnějšího systému zde určitě existuje, ale musí tu být i vůle.
Moderní medicínské technologie
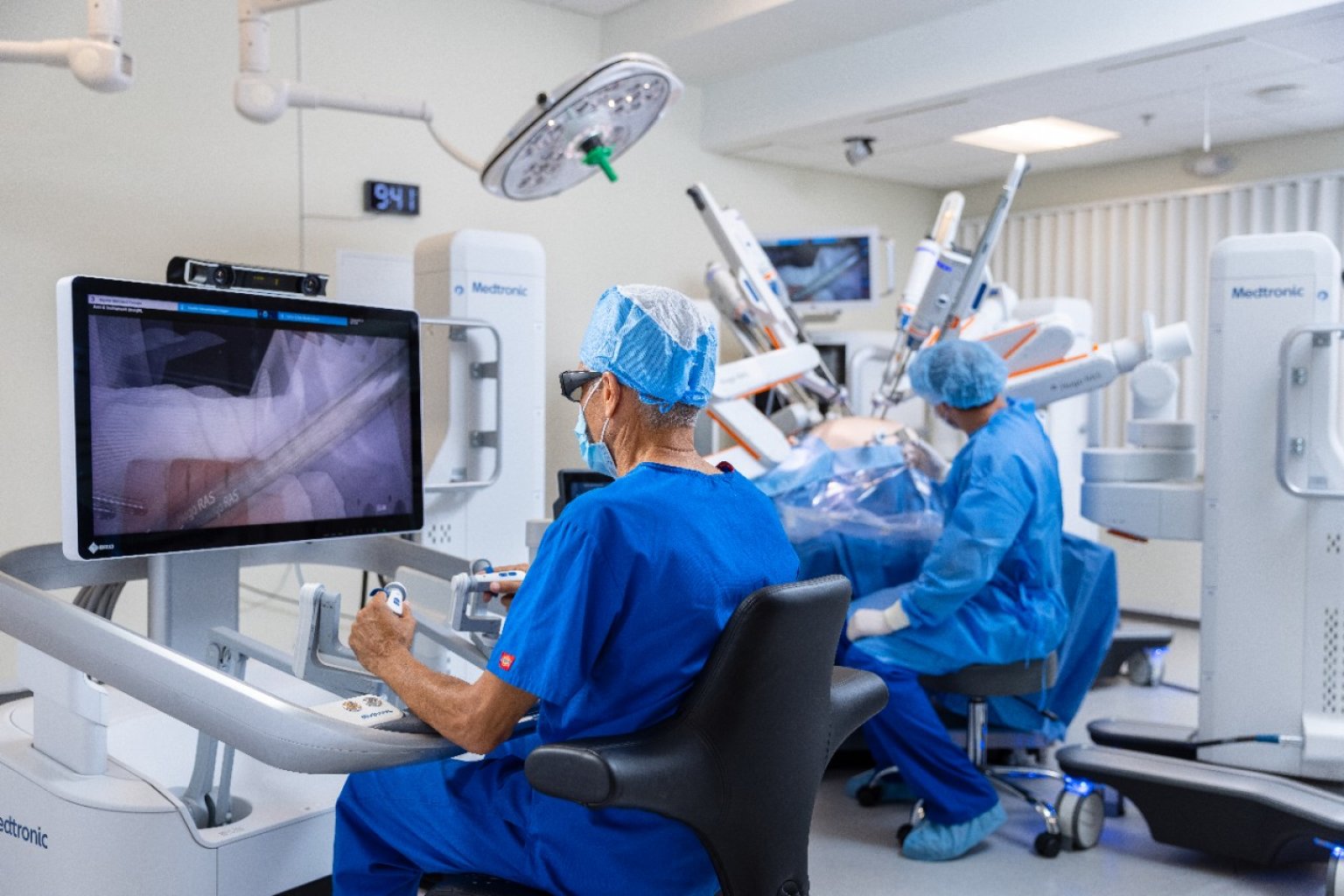
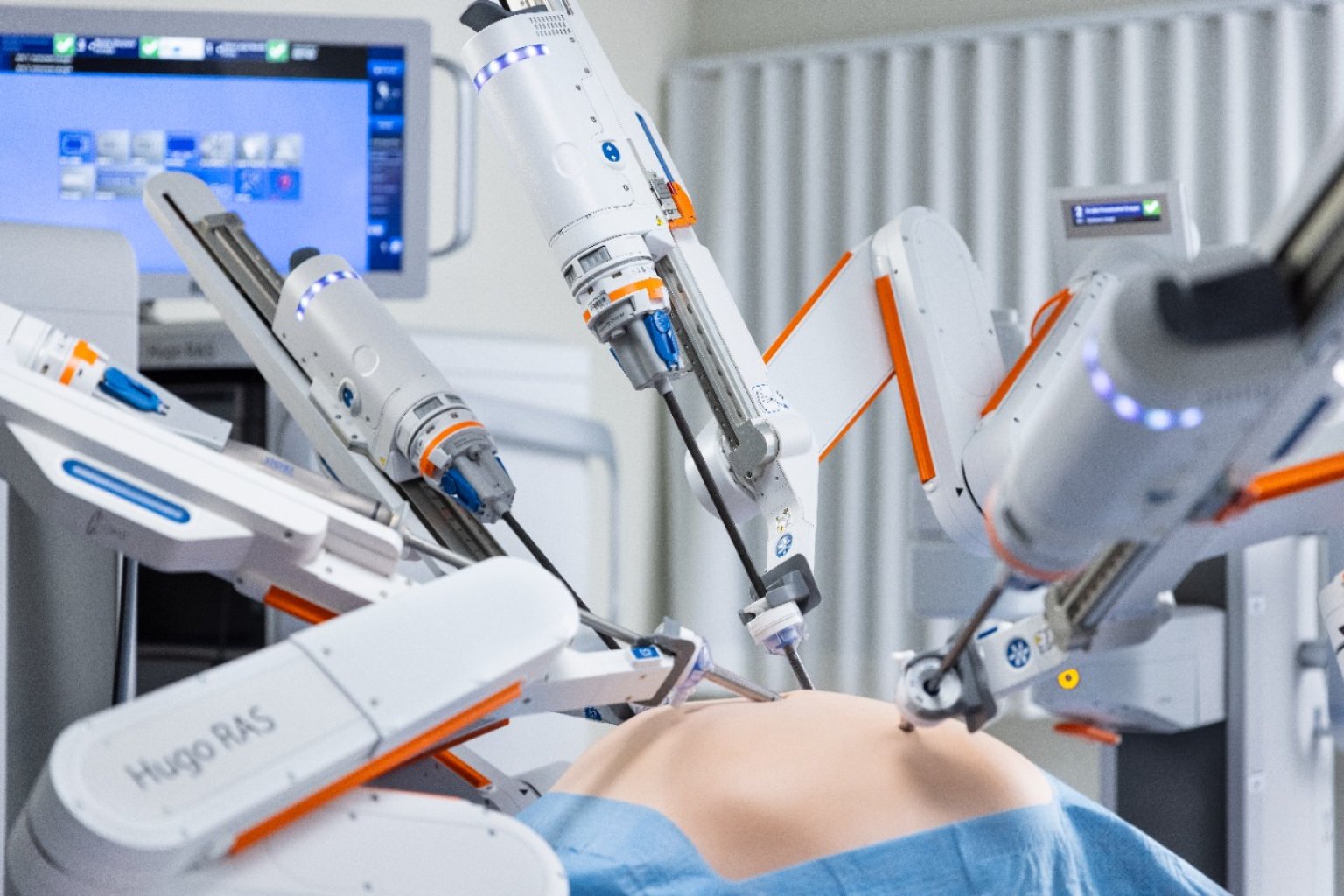
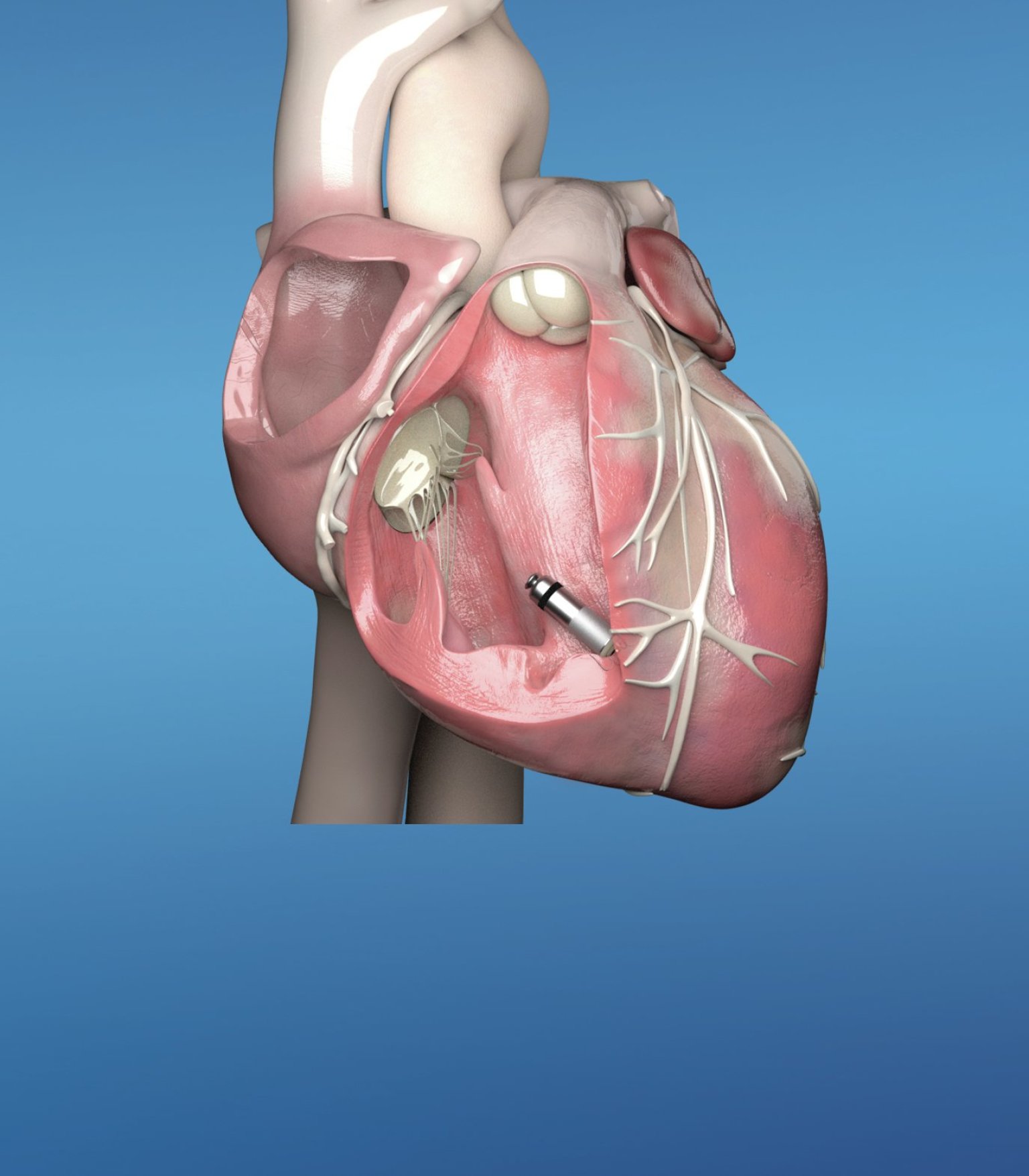
To ale musí výrazně komplikovat přístup českých pacientů k moderním technologiím a inovativním postupům. Myslíte, že tím důvodem je spíše byrokracie a špatný přístup úředníků, nebo že se jedná o systémový problém?
Ten problém je velmi komplexní. Zdravotnictví na celém světě je pod velkým ekonomickým tlakem. Neexistuje žádný zdravotní systém, který by měl vyrovnaný rozpočet. A to ani v nejbohatších zemích světa. Faktem je, že v České republice populace stárne, přibývá chronických pacientů a délka dožití se zvyšuje. Zavedení moderních medicínských technologií a inovací však vyžaduje investice. Na tomto místě je potřeba říci, že je nutné rozlišovat mezi investicemi a náklady. Investice se totiž jednou vrátí. Otázkou tedy je, za co jsou zdravotní pojišťovny ochotny platit jako za přidanou hodnotu, a za co už ne. Názorným příkladem je operace srdce, kdy je pacientovi nutné voperovat umělou srdeční chlopeň. Při konzervativním postupu se pacientovi musí otevřít hrudník a teprve pak mu je všita mechanická chlopeň. Doba rekonvalescence po takové operaci se v průměru pohybuje v řádu od několika měsíců, až po jeden rok. Takovou operaci lze ale realizovat i jako miniinvazivní zákrok s využitím moderních medicínských technologií, kdy se do přibližně centimetrového řezu v tříslech zavede endoskopický nástroj, pomocí kterého operatér umělou chlopeň zavede. Pacient pak opouští nemocnici za tři dny – a přibližně za dva týdny se již může zapojit do běžného života. Dalším příkladem může být metabolicko-bariatrická operace zaměřená na zmenšení objemu žaludku, díky které obézní pacienti nejen zhubnou, ale zároveň tak mohou výrazně zredukovat potřebu inzulínu, nebo jiných léků, souvisejících s obezitou.
Příkladem smysluplné inovace, která je v České republice již dostupná, ale naráží na současná systémová nastavení, je například telemonitoring, který snižuje potřebu návštěv zdravotnických zařízení. Podobné je to i v případě takzvaných miniinvazivních zákroků, které jsou vůči pacientovi šetrnější než klasické operace – a rekonvalescence je v jejich případě rychlejší a celková doba hospitalizace kratší.
Je to celé jen o penězích a počáteční investici? Nebo o tom, že pro řadu onemocnění existuje varianta konzervativní léčby, která je levnější?
Někdy tomu tak skutečně je. Na druhou stranu však existují onemocnění, při kterých moderní technologie umožňují dosáhnout lepších výsledků léčby a výrazně zvýšit kvalitu života pacienta. V některých případech mohou být moderní technologie jedinou možností, jak umožnit realizaci samotné operace. Příkladem takového onemocnění může být třeba Parkinsonova choroba. V jejím případě lze pomocí hloubkové mozkové stimulace působit na specifické jádra mozku tak, že pacient doslova jedním stisknutím tlačítka může vypnout negativní projevy onemocnění, jako je třeba třes. Ale implantace neurostimulátoru a speciálních elektrod do mozku pacienta, by bez moderních technologií, které neurochirurga navigují a kontrolují jeho postup, nebyla vůbec možná.
Inovace tedy přináší především zrychlení a zefektivnění léčby?
Přesně tak. Pokud dokážete dostat daného pacienta do pracovního procesu ne za rok, ale za týden – nebo jej dostat z lůžka spět do plnohodnotného života, tak ten ekonomický efekt se projeví, a to na všech stranách. Podobný efekt má i robotizace operačních zákroků, nebo možnost vzdáleného sledování zdravotního stavu chronických pacientů. Pokud se týká robotizace, tak před deseti léty představovala například operace nádoru prostaty velmi invazivní výkon, který s sebou přinášel řadu negativních efektů – od inkontinence, až po erektivní disfunkci. A všechny tyto problémy si vyžadovali další následnou péči. V současné době je operačními roboty, které jsou schopny nádor přesně, rychle a bezpečně odstranit, vybavena řada urologických pracovišť českých nemocnic.
Medtronic
Společnost je se svými 50 000 patenty světovým lídrem v oblasti medicínských technologií, služeb a řešení ve zdravotnictví. Mezi nejznámější produkty této společnosti patří kardiostimulátory, inzulínové pumpy, neurostimulátory, navigační systémy a přístroje umožňující provádění miniinvazivních výkonů a operací v oblasti páteře a mozku, chirurgické nástroje a technologie monitorující pacienty na dálku. Své pobočky má ve více než 150 zemích světa. Z celkového počtu 95 000 zaměstnanců je téměř 13 000 vědců a výzkumných pracovníků. Společnost má 38 laboratoří a vývojových center, přičemž samotná výroba probíhá v 80 závodech. Do výzkumu a vývoje investovala tato firma v uplynulém roce 2,7 miliardy dolarů. Společnost má 38 laboratoří a vývojových center, přičemž výroba probíhá v 80 závodech.
Jaký efekt s sebou přináší možnost vzdáleného sledování zdravotního stavu chronických pacientů?
Kromě samotného sledování a vyhodnocování aktuálního zdravotního stavu je to i úspora času na straně lékařů i pacientů. Odpadají tak zbytečné návštěvy těch pacientů, jejichž zdravotní stav je stabilizovaný a daný specialista se tak může věnovat akutním případům. Získaná data lze navíc využít při analýze průběhu léčby z dlouhodobého hlediska.
Jak pomáhají moderní technologie při diagnostice některých onemocnění, jakými jsou například onemocnění trávícího traktu? Jsme pořád odkázání na nepříjemná vyšetření jako je gastroskopie či kolonoskopie?
Jednou z inovací, které se nám zde v Česku podařilo prosadit je neinvazivní a bezbolestné vyšetření pomocí miniaturní kapsle, kterou pacient spolkne a zapije stejně jako větší pilulku. Kapsle pak prochází celým trávícím traktem a pomocí miniaturní kamery a speciálního vysílače přenáší data do počítače lékaře. Po průchodu kapsle trávicím traktem je záznam v řádu několika desítek hodin analyzován pomocí speciálního software, přičemž jsou využívány i prvky umělé inteligence. Tento software umožňuje automatické rozpoznání rizikových míst, přičemž na konkrétní místa lékaře přímo upozorní a není tak třeba sledovat celý záznam. Tímto způsobem se dá diagnostikovat například Crohnova choroba, ale i řada dalších onemocnění.
Jaké bude zdravotnictví budoucnosti?
Jsem přesvědčen, že představy o tom, že zdravotnictví bude v budoucnu plně autonomní a robotizované, jsou liché. Pravděpodobně i za několik stovek let bude ve zdravotnictví hrát hlavní úlohu lidský faktor a individuální přístup ke každému pacientovi. Hodnota lékařského personálu v léčebném procesu je zkrátka a dobře nenahraditelná. Moderní technologie, ve spolupráci se speciálním programovým vybavením a umělou inteligencí nám budou stále více pomáhat, a to jak při diagnostice, tak i při řadě operačních zákroků. A bude to mít i výrazný ekonomický efekt, protože za stejný objem finančních prostředků se podaří pokrýt zdravotní péči pro více pacientů, a s lepšími výsledky, než je tomu v současnosti.
Text vznikl ve spolupráci se společností Medtronic Czechia.
Moderní medicínské technologie



 Přidejte si Hospodářské noviny
mezi své oblíbené tituly
na Google zprávách.
Přidejte si Hospodářské noviny
mezi své oblíbené tituly
na Google zprávách.
Tento článek máteje zdarma. Když si předplatíte HN, budete moci číst všechny naše články nejen na vašem aktuálním připojení. Vaše předplatné brzy skončí. Předplaťte si HN a můžete i nadále číst všechny naše články. Nyní první 2 měsíce jen za 40 Kč.
- Veškerý obsah HN.cz
- Možnost kdykoliv zrušit
- Odemykejte obsah pro přátele
- Ukládejte si články na později
- Všechny články v audioverzi + playlist